L’acido ialuronico è un polisaccaride polianionico ad alto peso molecolare, con una tipica struttura spiraliforme che gli conferisce una particolare abilità a combinarsi con l’acqua1 e un’eccellente viscoelasticità.
A ciò consegue un’ottima capacità idratante e uno spiccato comportamento pseudoplastico, simile a quello delle mucine solubili del film lacrimale.
Cosa significa pseudoplastico
Nella meccanica dei fluidi, “pseudoplastico” si dice di fluidi non newtoniani in cui il coefficiente di viscosità diminuisce al crescere dello sforzo di taglio.
Nel caso dell’acido ialuronico contenuto nei colliri, “pseudoplastico” significa che presenta una viscosità più elevata quando l’occhio è aperto e una viscosità minore durante l’ammiccamento, consentendo la lubrificazione dell’intera superficie oculare.
Proprietà
La proprietà dell’acido ialuronico di legare grosse quantità d’acqua e quella di mimare il comportamento delle mucine contribuiscono a mantenere la stabilità del film lacrimale (3) e a garantire una ottimale protezione e lubrificazione oculare. Oltre a possedere queste particolari proprietà, l’acido ialuronico svolge anche un importante ruolo biologico nei processi di riparazione corneale (4), promuovendo motilità, adesione e proliferazione cellulare.
Studi recenti inoltre hanno evidenziato come a queste caratteristiche si aggiunga anche la capacità dell’acido ialuronico di limitare gli effetti dannosi sulla superficie oculare dovuti all’uso cronico di prodotti oftalmici contenenti Benzalconio Cloruro (BAC) (5).
Benzalconio cloruro
Il Benzalconio Cloruro è un composto quaternario dell’ammonio con proprietà detergenti, comunemente utilizzato nelle preparazioni oftalmiche come conservante per il suo elevato potere antimicrobico e l’elevata stabilità.
L’uso cronico di prodotti conservati con il BAC può, però, alterare l’integrità delle membrane lipidiche cellulari dell’epitelio corneale a causa della sua natura cationica6. L’interazione del BAC con le membrane cellulari può comportare anche un aumento dell’Adenosina trifosfato (ATP) extracellulare altamente affine ai recettori P2X75.
Questi ultimi fanno parte di una famiglia di recettori transmembrana costituiti da subunità, la cui aggregazione forma canali ionici che mediano l’ingresso nella cellula di cationi di basso peso molecolare, come sodio e calcio e la fuoriuscita di potassio. Il recettore P2X7 riconosce come ligandi diversi nucleotidi ed è principalmente attivato dal nucleotide ATP. L’attivazione di questo recettore da parte di concentrazioni elevate di ATP porta alla formazione di pori citolitici e a una serie di eventi intracellulari che culminano con l’apoptosi cellulare (7,8,9).
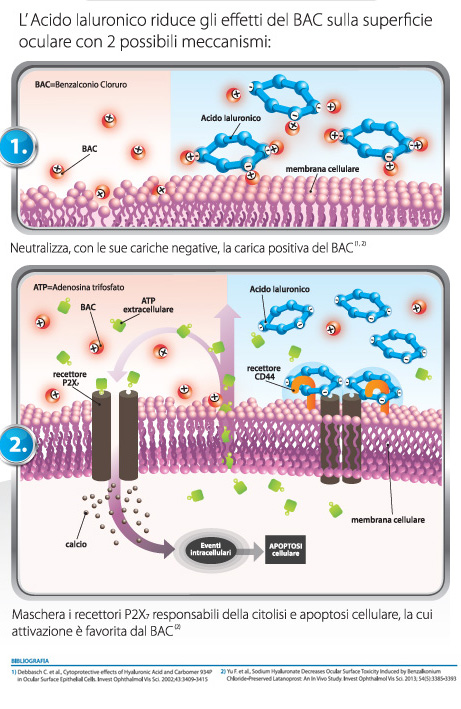
L’azione protettiva sulla superficie oculare mostrata dall’acido ialuronico nel caso di trattamento cronico con prodotti oftalmici contenenti il BAC è stata attribuita a due differenti meccanismi.
Un meccanismo diretto (Fig. 1), per cui l’acido ialuronico è in grado di neutralizzare la carica positiva del BAC grazie alle sue numerose cariche negative5,10, e un meccanismo indiretto (Fig. 2), per cui l’acido ialuronico, legandosi ai suoi specifici recettori CD44, maschera i recettori P2X7, la cui attivazione è favorita dal BAC. Ciò non permette quindi che si inneschino gli eventi intracellulari che portano ad apoptosi cellulare (5,7,8,9).
Occhio secco dopo l’intervento di cataratta
La cataratta senile è una patologia oculare legata all’età, per la quale il trattamento di elezione è la facoemulsificazione combinata con l’impianto di lenti intraoculari. Le malattie della superficie oculare sono comuni dopo la chirurgia della cataratta e possono avere un impatto negativo sulla qualità della vita dei pazienti. Spesso, inoltre, l’uso di colliri antinfiammatori prima dell’intervento di cataratta può provocare danni all’epitelio e, successivamente, l’alterazione del film lacrimale dovuta all’intervento può portare a un aumento dei fattori infiammatori a livello locale. Infine, l’incisione corneale provoca danni alle cellule epiteliali della cornea e anche l’anestesia locale può causare fastidi alla superficie oculare che si manifestano dopo l’intervento chirurgico.
Tutti questi fattori rientrano tra le cause che contribuiscono all’insorgenza di secchezza oculare dopo la chirurgia della cataratta. Con l’avanzare dell’età, inoltre, sia la cataratta che la sindrome dell’occhio secco (che è la più comune malattia della superficie oculare) hanno un’incidenza maggiore. Per ridurre il disagio dei pazienti, è dunque importante individuare trattamenti idonei a diminuire l’impatto della chirurgia della cataratta sulla superficie oculare.
Tra le sostanze più interessanti in questo senso vi è il sodio ialuronato, il sale sodico dell’acido ialuronico, una molecola in grado di trattenere l’acqua sulla superficie oculare e ritardare l’evaporazione del film lacrimale. Un recente studio ha indagato i cambiamenti della superficie oculare dopo la facoemulsificazione in pazienti con cataratta legata all’età, in seguito all’aggiunta di gocce a base di concentrazioni variabili di ialuronato di sodio.
Svolgimento e disegno dello studio
Nello studio, gli autori hanno esaminato l’efficacia delle gocce oculari a base di ialuronato di sodio allo 0,3% e allo 0,1% nel ripristinare la regolarità della superficie corneale nei pazienti che hanno sviluppato la sindrome dell’occhio secco dopo l’intervento di cataratta. Le gocce sono state somministrate per via topica quattro volte al giorno in 73 pazienti, divisi in tre gruppi: nel gruppo A, 30 pazienti hanno ricevuto la terapia convenzionale e gocce oculari di ialuronato di sodio allo 0,3%; nel gruppo B, 31 pazienti hanno ricevuto la terapia convenzionale e gocce oculari di ialuronato di sodio allo 0,1%; nel gruppo C, in 30 pazienti è stata somministrata solo la terapia convenzionale. La terapia postoperatoria convenzionale comprendeva colliri con levofloxacina e tobramicina desametasone, entrambi somministrati quattro volte al giorno, e colliri con bromfenac sodico, somministrati due volte al giorno. Le valutazioni sono state eseguite a intervalli specifici fino a 3 mesi dopo l’intervento e includevano valutazioni di stabilità e irregolarità del film lacrimale.
I pazienti sono, quindi, stati esaminati sette giorni, 2 settimane, 1 mese e 2 mesi dopo l’intervento e sono state riscontrate differenze significative nel test di Schirmer I, nell’altezza del menisco del film lacrimale e nei valori del tempo di rottura del film lacrimale in entrambi i gruppi trattati con ialuronato di sodio, rispetto ai controlli. Inoltre, la concentrazione allo 0,3% ha dato risultati ancora migliori a due mesi dall’intervento. Anche i valori di irregolarità corneale sono diminuiti in modo più significativo nel gruppo di trattamento con ialuronato di sodio allo 0,3%, rispetto al gruppo di trattamento con ialuronato di sodio allo 0,1% e al gruppo di controllo.
Quali sono le implicazioni dello studio per la pratica clinica?
Complessivamente, lo studio ha dimostrato che lo ialuronato di sodio è in grado di ripristinare la struttura del film lacrimale e la regolarità della superficie corneale, e che la concentrazione dello 0,3% è più efficace di quella allo 0,1%. Quindi, nella fase iniziale dopo la facoemulsificazione, in cui la stabilità del film lacrimale è ridotta, le gocce a base di ialuronato rappresentano una ottima scelta per il mantenimento della salute della superficie oculare.
Gli autori affermano che saranno necessari ulteriori studi prospettici e comparativi che includano i risultati riportati dai pazienti per stabilire con ancor più certezza il ruolo dello ialuronato di sodio nella gestione dei pazienti che sviluppano la malattia dell’occhio secco dopo l’intervento di cataratta. Tuttavia, in attesa di queste ulteriori conferme, i colliri con ialuronato di sodio possono essere considerati un’opzione terapeutica utile per i pazienti con sintomi di secchezza oculare dopo l’intervento di cataratta.
Dr. Carmelo Chines
Direttore responsabile
- 1. Nakamura M. et al., Characterization of Water Retentive Properties of Hyaluronan. Cornea 1993;12(5):433-436.
- 2. Laurent T.G. et al., Hyaluronan. FASEB J. 1992;6:2397-2404.
- 3. Lee J.H. et al., Efficacy of Sodium Hyaluronate and Carboxymethylcellulose in Treating Mild to Moderate Dry Eye Disease. Cornea 2011;30:175-179.
- 4. Camillieri G. et al., Hyaluronan-induced stimulation of corneal wound healing is a pure pharmacological effect. J Ocular Pharm Ther 2004;20(6):548-553.
- 5. Yu F. et al., Sodium Hyaluronate Decreases Ocular Surface Toxicity Induced by Benzalkonium Chloride–Preserved Latanoprost: An In Vivo Study. Invest Ophthalmol Vis Sci. 2013;54(5):3385-3393.
- 6. Okahara A. et al., Local toxicity of benzalkonium chloride in ophthalmic solutions following repeated applications. J Toxicol Sci 2013;38(4):531-537.
- 7. Dutot M. et al., Fluoroquinolone Eye Drop–Induced Cytotoxicity: Role of Preservative in P2X7 Cell Death Receptor Activation and Apoptosis. Invest Ophthalmol Vis Sci. 2006;47(7):2812-2819.
- 8. Dutot M. et al., Effects of toxic cellular stresses and divalent cations on the human P2X7 cell death receptor. Mol Vis. 2008;14:889-897.
- 9. Adinolfi E. et al., Basal activation of the P2X7 ATP receptor elevates mitochondrial calcium and potential, increases cellular ATP levels, and promotes serum-independent growth. Mol Biol Cell 2005;16:3260-3272.
- 10. Debbasch C. et al., Cytoprotective effects of Hyaluronic Acid and Carbomer 934P in Ocular Surface Epithelial Cells. Invest Ophthalmol Vis Sci. 2002;43:3409–3415.